Naše řešení
Žádné výsledky vyhledávání
Implantáty
Michał Szymański, MD
Původ onemocnění
Stresová močová inkontinence (SUI) je civilizační onemocnění, které je z povahy problému nepříjemnou a velmi často skrytou nemocí. Dysfunkce spojená s popsaným problémem ovlivňuje psychofyzický stav pacientů, kteří se potýkají s touto nemocí. Stresová močová inkontinence, stejně jako lehká a těžká inkontinence nutí pacienty používat výrobky, jako jsou urologické vložky nebo inkontinenční natahovací kalhotky pro dospělé. Tento typ prevence není zcela pohodlný, diskrétní a co je nejdůležitější – nepřináší pocit bezpečí. Avšak tento stav lze léčit nejen farmakologicky, ale také chirurgicky pomocí minimálních invazivních chirurgických technik – implantací urologických pásek, které léčí tuto nemoc trvale a zajistí pohodlí a bezpečnost.
Příčina onemocnění je nesprávné fungování mechanismu uzávěru močové trubice, což plyne z oslabení svěrače močové trubice nebo hyperaktivity močového měchýře, močové trubice, nebo hyperaktivity močového měchýře, močové trubice, urogenitálních fistulí, dilatace močového měchýře. K důvodům této dysfunkce patří v případě žen, mimo jiného vícečetné porody, poškození močových cest, problémy s hormonálním systémem, vrozené vady. U mužů patří k příčinám tohoto stavu operace močové trubice.
Rozsah problému ve světě
Výskyt močové inkontinence (UI) byl odhadnut na základě 35 nezávislých studií prováděných na skupině 230 000 lidí, patřících do různých společenských skupin a pěti etnických skupin. Výskyt UI u žen byl 27,6 %, v maximální míře se vyskytuje po 50. roku života – 33 %. Statistická data z oddělení a gynekologických a urologických ambulancí ukazují, že tento příznak se vyskytuje u přibližně 25 – 30 % pacientů starších 45 let. Musíme podotknout, že mnoho pacientů své potíže lékaři nikdy nenahlásí. Každý rok utratí USA za léčbu UI zhruba 17,5 miliardy dolarů (1995). Odhaduje se, že kdyby každý, kdo v USA trpí inkontinencí, vyhledal pomoc, náklady na léčbu a péči by byly ve výši 41 miliard dolarů. Močová inkontinence omezuje normální fungování ve společnosti a je příčinou nižšího sebevědomí a celkové nepohody. Provedené studie na populaci norských žen ukázaly, že 46 % z nich označilo nepohodlí spojené s inkontinencí jako únavné a 34 % jako extrémně otravné. Problém močové inkontinence má i hospodářský aspekt. Ukázalo se, že náklady spojené s nutností nákupu nezbytných léků a výrobků osobní péče přesahují běžné výdaje zdravých žen zhruba o 64 %. Odhaduje se, že ženy se stresovou močovou inkontinencí utratily v roce 1998 za přímé pomůcky 5 642 USD a nepřímé prostředky 4 208 USD. Sem patří nákup vložek a hygienických výrobků, náklady za odbornou lékařskou pomoc a výdaje na chirurgickou léčbu. V Anglii rozpočet přidělený léčbě močové inkontinence u žen tvoří 2 % celkových výdajů. V období mezi lety 2000 a 2001 proběhlo 8 000 chirurgických operací z důvodu močové inkontinence v částce 10,3 milionu liber z NHS fondů. Odhaduje se, že ve Spojených státech amerických jsou roční přímé zdravotní výdaje na močovou inkontinenci srovnatelné a podobné těm, které se vydávají na takové nemoci, jako je rakovina prsu, osteoporóza a artritida.
Potřeby polského trhu
Odhaduje se, že v Polsku je provedeno 20 000 – 30 000 operací implantace urologické pásky. Avšak skutečná potřeba je mnohem vyšší. Předpokládá se, že přibližně 30 % žen trpící touto nemocí, což představuje zhruba 3 miliony pacientek v Polsku, by mělo mít implantovánu urologickou pásku. Procenta se týkají i globálního trhu. Pásky nabízené na polském trhu jsou dostupné pouze s opakovaně použitelnými aplikátory. Jen několik výrobců nabízí pásky s jednorázovými aplikátory vyrobenými z umělých materiálů. Na základě analýzy nákladů spojených s nákupem pásek s aplikátory a jejich porovnání s cenami implantátu lze uzavřít, že hospodárnější je koupit výrobek s opakovaně použitelnými aplikátory. Každá nemocnice má vlastní sterilizační středisko a může opakovaně použitelný aplikátor sterilizovat sama, čímž sníží náklady na nákup jednorázového aplikátoru. Počet prodaných znovu použitelných aplikátorů představuje zhruba 1 % částky prodaných pásek.
Léčebné postupy
Chirurgická léčba se používá zejména v následujících případech: stresová močová inkontinence, smíšená forma močové inkontinence. Nejčastěji používané metody v chirurgické léčbě močové inkontinence jsou:
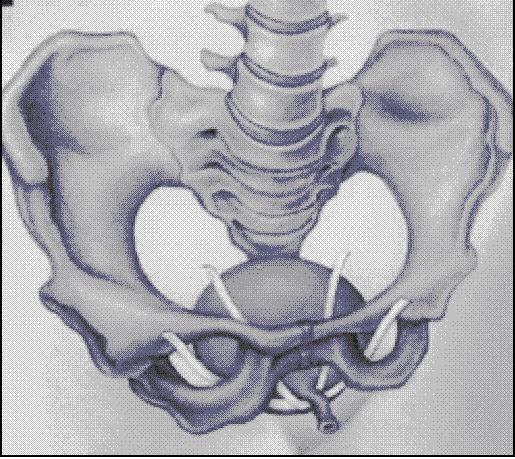
- zavěšení močové trubice pomocí tahuprosté pásky skrze vaginu (např. tahuprostá vaginální páska (TVT), transobturatorní páska (TOT));
- extraperitoneální zavěšení vaginy (Burchova kolposuspenzní metoda, operace metodou Marshall-Marchetti-Krantz);
- jehlové operace;
- uretrální injekce (obvykle s teflonem nebo kolagenem);
- nitroděložní operace (téměř celé nahrazeny TVT a TOT);
- implantace umělého svěrače (nejvyšší stupeň obtížnosti, velmi zřídka používaná léčba).
Výběr optimální léčebné metody je často velmi obtížný, a závisí na mnoha faktorech, včetně: tělesné hmotnosti pacientky, věku, počtu porodů a komplikací s nimi spojených, špatného všeobecného zdraví, touhy mít děti, souběžných chronických onemocnění, provozování soutěžních sportů, zkušenosti operatéra.
Efektivita zvolené ošetřovací metody také velmi závisí na dobře stanovené diagnóze, která dovolí stanovit příčinu močové inkontinence a přítomnosti doprovodné genitální patologie.
Vlastnosti implantačních postupů TOT a TVT
U dvou ošetření (TOT a TVT) je implantovaným výrobkem páska vyrobená ze syntetického polymeru (jako je polypropylen) nebo alogenního materiálu. Přední výrobci syntetických pásek jsou Ethicon, AMS. Tyto pásky mohou být také částečně vstřebatelné, např. T-Sling od společnosti Polhernia.
Sada pro stresovou močovou inkontinenci, kterou tvoří urologická páska a systém aplikátorů pro metody TVT a TOT, je předmětem popisu implantačních metod.
Při chirurgické léčbě močové inkontinence u žen je nejčastěji používanou metodou TVT (tahuprostá vaginální páska) a TOT (transobturatorní páska) – Dallop® NM páska je určena pro obě metody.
TVT metoda
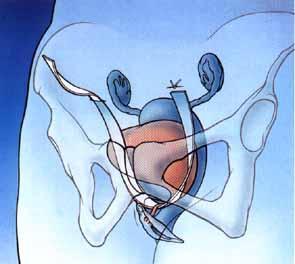
Tato metoda TVT chirurgické léčby stresové močové inkontinence u žen se těší velké popularitě mezi chirurgy. Tato operace se provádí v lokální anestezii. Trvá zhruba 20 minut. Během této operace je páska zavedena skrze retropubický prostor a konce jsou vytaženy na abdominální fascii. To se provádí pomocí speciálních aplikátorů navržených pro konkrétní operaci. Aplikátory Vám dovolí bezpečně zavést pásku pod močovou trubici, zajistí tak vysokou efektivitu operace, odhadem kolem 85 % v dlouhodobém hodnocení.
Metoda TVT je postup používaný při léčbě stresové močové inkontinence u žen prováděný pomocí vaginálního vstupu, s cílem zavěšení střední a zadní části močové trubice.
TOT metoda
Druhou metodou, která se stále více používá při chirurgické léčbě močové inkontinence u žen je metoda TOT. Jedná se o modifikaci metody TVT omezující s ní spojená rizika. Především snižuje riziko propíchnutí močového měchýře nebo poškození pánevních nebo hlavních krevních cév. Tato léčba se také provádí v lokální anestezii a trvá kratší dobu. Velký rozdíl je ve způsobu, kterým je páska implantována. U metody TOT byly navrženy speciální aplikátory, které dovolí protáhnout pásku malým prostorem ve foramen obturatum, což redukuje riziko propíchnutí močového měchýře a dovolí zavést pásku přesněji a bezpečněji. To zajišťuje metoda pro zvyšování efektivity o přibližně 95 %.
Metoda TOT používá přístup skrze foramen obturatum, kterým se protlačuje urologická páska. Cílem je vytvořit druh visutého lůžka nesoucí močovou trubici ve střední a zadní části.
Vhodné materiály /suroviny pro urologické pásky
Mnoho autorů publikací popisující použití různých typů urologických pásek, posuzujících efektivitu implantovaných pásek vyrobených z materiálu jak lidského, tak živočišného, a syntetického původu uvádí, že použití pásek vyrobených z materiálů lidského a živočišného původu nese vysoké riziko komplikací. Nejběžnějšími jsou: eroze, infekce, absorpce pásky a snížení výchozích parametrů pásek. Dále je obtížné posoudit efektivitu léčby při jejich použití. Avšak používání polypropylenových pásek se obejde bez většiny těchto komplikací. Kromě toho jsou polypropylenové pásky charakteristické relativně malou ztrátou hodnoty výchozích parametrů, což povážlivě ovlivňuje efektivitu prováděných operací.
Studie založená na náhodném výběru dvou skupin novozélandských králíků pro posouzení reakce tkáně močového měchýře na kontakt se syntetickými implantáty (páska TVT) a živočišnými implantáty (SIS – Small Intestinal Submucosal („Malé intestinální submukózní“) – transplantátu prasečího původu). Třetí skupina byla kontrolní, která postoupila podobnou operaci jako ostatní skupiny s tím rozdílem, že jí nebyl zaveden implantát. Pozorování probíhaly dvě období po implantaci – 6 a 12 týdnů. Závěr těchto studií byl, že stěna močového měchýře po kontaktu s polypropylenem nevykázala žádnou zánětlivou reakci. Výskyt fibrózy byl pozorován pouze u 3 ze 12 zvířat. V testovací skupině ošetřené prasečím SIS implantátem se vyskytlo jedno zvíře se silnou zánětlivou reakcí, u dvou zvířat byla zjištěna fibróza. V kontrolní skupině podle očekávání nebyly zaznamenány žádné změny tkání močového měchýře. Na základě těchto pozorování autoři došli k závěru, že oba materiály – jak polypropylen, tak prasečí SIS implantát se jeví jako bezpečné při kontaktu s tkání močového měchýře. Dále, polypropylenový implantát si zachoval své morfologické vlastnosti ve dvou sledovaných obdobích.
Mnoho lékařů zhodnotilo mechanické vlastnosti TVT polypropylenových pásek a pásek lidského původu (CFL) po jejich implantaci. Tyto studie proběhly na potkanech, výběrem dvou sledovaných období v délce 6 a 12 týdnů, protože u pacientů, u kterých je provedena operace s použitím pásek, se akutní reakce tkáně na přítomnost cizorodých materiálů obvykle vyskytne během prvních tří měsíců. Byly testovány dva parametry pásek: průměrné mezní zatížení a maximální mezní zatížení. Autoři došli k závěru, že TVT pásky si po posuzovaných obdobích implantace zachovávají své morfologické vlastnosti a pevnost. Avšak pásky lidského původu (CFL) nakonec ztratily svou pevnost. Oba hodnocené parametry u TVT pásek byly jak po 6, tak po 12 týdnech pozorování, téměř trojnásobně vyšší než u pásek lidského původu (CFL). Lékaři ve svém závěru uvedli, že takový významný pokles parametrů pevnosti může být příčinou nízké efektivity operací při použití tkání lidského původu (CFL).
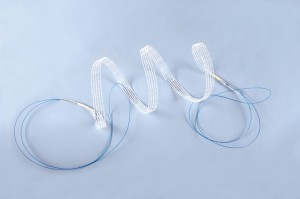
Vlastnosti pásky Dallop® NM
Urologická páska Dallop® NM splňuje základní požadavky směrnice 93/42/EHS pro výrobky klasifikované jako zdravotnický prostředek třídy IIb. Podle výše uvedené směrnice, přílohy 9, zásady 8 „Všechny implantovatelné prostředky a invazivní chirurgické prostředky pro dlouhodobé použití jsou v třídě IIb.“
Urologické pásky Dallop® NM jsou vyrobeny z:
- monofilového polypropylenového vlákna s tloušťkou 0,16 mm (185 dtex) – používá se k výrobě hlavní části pásky;
- polypropylenového vlákna s tloušťkou 0,3 mm (640 dtex) – používá se k výrobě úchytů, které umožní upevnění pásky na aplikátor.
Oba materiály jsou vyrobeny ze 100 % polypropylenového homopolymeru a jsou potaženy přípravky v množství ne větším než 0,25 %. Obě vlákna mají minimální faktor prodloužení (až do 0,5% ve vodě při 40°C ± 2°C) a odpovídající pevnost v tahu. Drény chránící oblast, kde je připojena páska a úchyty, jsou vyrobeny ze zdravotnického PVC granulátu a používají se k ochraně pásky a úchytů pásky proti vytažení, když je páska prostrčena anatomickými strukturami.
Parametry pásek Dallop® NM:
|
No. |
Parametr |
požadavky |
|
| 1. | Mez pevnosti | min. 16 N | 117 N |
| 2. | Velikost oka | min. 75 µm | 0.38 mm2 |
| 3 | Šíře | 1.0 – 1.2 cm | 1.1 cm |
Pásky Dallop® NM mají hladké okraje a nevyžadují další ochranu, protože implantace nezpůsobí riziko poškození tkání.
Páska Dallop® NM je zabalena v dvojitém zdravotnickém obalu – BOM papírová role s klínkem vhodným pro sterilizaci etylen oxidem (EO). Zdravotnický prostředek po zabalení prochází sterilizaci etylen oxidem (EO) v souladu s požadavky EN ISO 11135-1.
Páska Dallop® NM je dostupná ve 2 velikostech s délkou 60 cm a 45 cm, úchyty jsou modré a vyrobené z polypropylenového vlákna, a kryty (drény) jsou vyrobeny z teplem smršťovacího materiálu.
Aplikace pásky
Páska Dallop® NM je navržena k použití při chirurgické léčbě ženské močové inkontinence pomocí metod TVT a TOT. Tyto metody se používají k léčbě stresové nebo smíšené formy močové inkontinence. Páska je určena k nahrazení oslabených svalů dna pánevního, které nejsou schopny zajistit příslušný úhel močové trubice, což vede k močové inkontinenci. Vytvořením opory pod močovou trubicí, páska obnoví její přirozenou polohu.
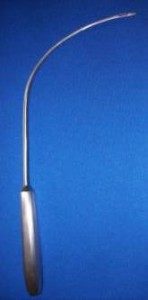
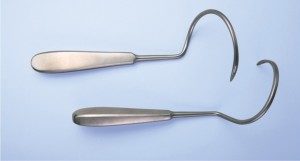
Aplikátory
Pro bezpečnou implantaci pásky Dallop® NM byly vytvořeny vhodné aplikátory: upravená TVT jehla, upravená Emmet jehla a zakřivené Emmet jehly (levá a pravá). Součástí úprav všech aplikátorů bylo přizpůsobení jejich konců upevňovacím úchytům pásek tak, abyste mohli upevnit úchyt pásky na aplikátor a pásku bezpečně zavést.
Surovinou použitou při výrobě aplikátorů je nerezová ocel se složením vhodným pro výrobu zdravotnických nástrojů. Aplikátory jsou baleny ve dvojité polyetylenové fólii a kartonové krabici.
Páska Dallop® NM se prodává se zvlášť nebo v sadě s aplikátory pro metodu TVT anebo TOT.
Klinické studie
Výzkum o urologické pásce Dallop® NM – provedený Tricomed S.A. a probíhající na trhu po získání značky CE a osvědčení o registraci, proběhl v nemocnici Matopat Specialist Hospital v Toruń od 1. 9. 2010 – 1. 9. 2011. Do studie se zapojili tři zdravotní odborníci z oboru porodnictví a gynekologie: Janusz Stankiewicz MD, PhD., Michał Szymanski MD, PhD, Piotr Wojtynek MD, PhD. Každý z lékařů, který si vybral pacientky pro klinický test, byl jak operatér, tak osoba sbírající klinická data z období během a po operaci. Cílem této studie bylo zhodnotit efektivitu a bezpečnost urologické pásky Dallop® NM při chirurgické léčbě stresové močové inkontinence u žen. Součástí studie bylo posouzení rizik komplikací po implantaci pásek a jejich následný dopad na kvalitu života pacientek.
Materiály a metody
Do hodnocení se zapojilo 20 pacientek (žen) s diagnostikovanou stresovou močovou inkontinencí nebo smíšeným typem tohoto onemocnění s převládající stresovou složkou. Každá pacientka měla implantovánu jednu pásku Dallop® NM; operace proběhly v období 13. 9. 2010 – 8. 3. 2011. Charakteristiky studijní skupiny: 4 pacientky před operací měly navíc nucení na močení. Pacientky ve věku 35 – 74 let (průměrný věk 52 let), BMI mezi 19 – 41 (průměr 27). U všech pacientek v předoperačním období a během absolvování vyšetření pro stanovení vhodnosti k operaci byla zachycena jejich zdravotní historie a provedeno gynekologické vyšetření ultrazvukem. U všech pacientek byl výsledek testu pozitivní. Před operací byl proveden rozbor moči, aby byla vyloučena infekce močového ústrojí, urodynamický test potvrdil přítomnost stresové močové inkontinence.
Výsledky zohlednily data shromážděná během operace, po 30 minutách po operaci, při propuštění z nemocnice, a v rámci jednoho, tří a šesti měsíců po operaci. Všechny pásky byly implantovány přístupem přes foramen obturatum (TOT), tento přístup je nyní preferován ve většině středisek, které řeší chirurgickou léčbu stresové močové inkontinence, protože přináší méně komplikací, kratší dobu ošetření a eliminuje potřebu intraoperační cystoskopie v porovnání s vaginálním přístupem (TVT).
Popis operační techniky: Po přípravě operační oblasti byl proveden podélný řez ve vagině, vaginální stěna byla oddělena od uretrální, po stranách byly vytvořeny chodbičky směrem k foramen obturatum. Skrze řez v tříselných záhybech na obou stranách byla zavedena Emmet jehla směřující skrze foramen obturatum k předem připraveným chodbičkám. Úchyty pásky Dallop® NM upevněné ke koncům pásky byly provléknuty otvorem v jehle a konce pásky byly vedeny „zevnitř ven“ vytahováním jehly. Pásky byly tahuprostě položeny pod močovou trubici, potom byla vaginální stěna sešita. Na jeden den byl zaveden vaginální kompresní tampon, po operaci byl z močového měchýře vytažen katétr, pacientky močily samy. Osmnáct operací proběhlo v celkové anestezii, ve dvou případech v lokální anestezii – typ anestezie byl vybrán anesteziologem po poradě s pacientkou.
Výsledky studií
Celková doba operací: 18 TOT operací trvalo 10 – 30 minut (průměr 19 minut). Dvě operace spjaté s dalšími operačními postupy (odstranění dělohy, plastika vaginální stěny) trvala 60 minut; průměr u všech 20 pacientek: 23 min. Posouzení vhodnosti použití pásky během operace (0 – 5), (0 – nešikovné a obtížené použití, 1 – velmi komplikovaná aplikace, 2 – komplikovaná aplikace, 3 – vysoký stupeň obtížnosti, 4 – malý stupeň obtížnosti, 5 – praktická a snadná aplikace). Ve dvou případech operatéři hodnotili pásku jako 4, v dalších případech – 5 (průměr 4,9). Po 30minutové operaci byla síla bolesti podle VAS v rozpětí 2 – 4, průměrně 2,3. Typ a trvání použitých prostředků tišících bolest: všem pacientkám byl intravenózně podáván Ketonal v dávce 1 amp. každých 8 hodin, 9 pacientkám byl navíc podáván morfin 1 amp. každých 6 hodin, 5 byl intravenózně podáván Tramal 1 amp. Znatelné nepohodlí na stupnici 0 – 5 (0 – bolest, chci vytáhnout pásku, 1 – obrovské nepohodlí, 2 – velké nepohodlí, 3 – střední nepohodlí, 4 – mírné nepohodlí; 5 – žádné nepohodlí) bylo hodnoceno od 4 – 5, průměrně 4,4. Pooperační komplikace jako podlitiny, zadržování moči, potřeba odstranění pásky, teplota nad 37,5 °C, u žádné pacientky se nevyskytly známky infekce. Hospitalizace trvala 1 – 3 dny (průměr 1,95). Při propuštění z nemocnice byl výsledek kašlacího stresového testu u všech pacientek negativní, pacientky nehlásily žádné epizody močové inkontinence. Síla bolesti podle VAS byla 0 až 2, v průměru 0,6. Znatelné nepohodlí na škále 0 – 5 – tři pacientky nahlásily mírné nepohodlí, ostatní bez nepohodlí (průměr 4, 85). Pooperační komplikace nebyly zaznamenány v žádném případě. Jedna z propuštěných pacientek nahlásila výskyt nucení na močení „nanovo“. Všechny pacientky se dostavily na kontrolu po měsíci od operace. Žádná z nich nenahlásila žádné incidenty stresové močové inkontinence.
Dvě pacientky se smíšenou formou močové inkontinence nahlásily pokračující nucení na močení s podobnou intenzitou jako v předoperačním období, pokračovala léčba látkou působící proti acetylcholinu. Vyšetření pánve: u všech pacientek byl pooperační proces hojení rány správný, nedošlo k žádnému narušení, podlitinám, potřebě vyjmout pásku atd. Kašlací test byl negativní – 100 % respondentů. Síla bolesti podle VAS: jedna pacientka ohodnotila jako „1“, ostatní jako „0“. Znatelné nepohodlí (škála 0 – 5) – jedna z pacientek hodnotila jako „2“, jedna jako „4“, ostatní jako „5“, průměr 4,8. 3 měsíce po operaci žádná z pacientek v celé studijní skupině nezaznamenala inkontinenci. Pacientky, které se setkaly s pooperačním nucením na močení, léčeny konzervativně kvůli nedostatečnému zlepšení, závažnosti příznaků, byly odeslány na konzultaci na urologii (cytoskopii). Cytoskopie odhalila leukoplakii močového měchýře, místa s leukoplakií byly odříznuty a koagulovány (tento stav nesouvisel s implantací pásky). Po cytostkopii bylo zaznamenáno subjektivní zlepšení a snížení nucení na močení. Ostatní dvě pacientky léčené látkou působící proti acetylcholinu: u jedné bylo nucení na močení eliminováno, u druhé bylo výrazně sníženo v porovnání s pooperačním obdobím. Vyšetření pánve: u všech pacientek byl stav dobrý. Kašlací test byl negativní – 100 % respondentů. Síla bolesti podle VAS: „0“ u všech pacientek. Znatelné nepohodlí: dvě pacientky „4“ – mírné nepohodlí, zatímco ostatní „5“ – žádné nepohodlí, průměr 4,9.
Po 6 měsících se všechny pacientky dostavily na kontroly. Nedošlo ke zhoršení zdravotního stavu, nevyskytly se příznaky, které by souvisely s operací, nevyskytla se stresová inkontinence. Žádná z pacientek nesouhlasila s navrženou urodynamickou studií před následující návštěvou, protože léčebný proces považovaly za dokončený. Vyšetření pánve: u všech pacientek byl stav dobrý, kašlací test byl negativní. Síla bolesti podle VAS: pacientky odhadovaly „0“, znatelné nepohodlí při „5“ – 10 %. Doba návratu do plného aktivního života po operaci byl v rozpětí 1 – 8 týdnů, průměrně 2,9 týdne. Pacientky usoudily, že jejich stav se po operaci zlepšil.
Závěr studií
Ve studii se skupinou 20 pacientek se stresovým nebo smíšeným typem močové inkontinence během 6 měsíců od implantace urologické pásky Dallop® NM metodou TOT, nedošlo k výrazným komplikacím během operace ani po ní, které by souvisely s implantací. Páska byla hodnocena třemi operatéry zapojenými do studie jako snadno, pohodlně použitelná a bezpečná. Během implantace pásky Dallop® NM se vstupem skrze foramen obturatum byl přístup krátký (v průměru kolem 20 min.). Bolest a nepohodlí spojené s operací u pacientek byly krátké, mírné. Většina pacientek se vrátila k aktivnímu životu po operaci během 2 – 3 týdnů, během šesti měsíců všechny pacientky považovaly své zdraví za lepší v porovnání s obdobím před operací. Efektivita léčby stresové močové inkontinence ve studijní skupině byla definována jako 100 % ve smyslu subjektivního (rozhovory s pacientkami) a objektivního (vyšetření pánve s kašlacím testem) názoru.
Závěry
- Na základě výsledků šestiměsíčního sledování operované skupiny dvaceti žen, lze urologickou pásku Dallop® NM považovat za efektivní, pohodlnou metodu pro lékaře i pacientky, a za bezpečnou metodu pro léčbu stresové močové inkontinence u žen.
- Ve vyšetřované skupině dosáhly všechny pacientky dobrých výsledků chirurgické léčby, a nevyskytly se žádné komplikace spojené s chirurgickými zákroky a implantovanou páskou.
Violeta Senavaitienė
zástupce Matopat – Lithuania
30/04/2013
1. Místo – Kaunas (Litva)
Místo operace:
Veřejné zařízení, Lithuanian University Hospital of Health Sciences v Kaunasu.
Klinika je největší víceoborovou nemocnicí v Litvě a jednou z nejmodernějších v zemi.
Nemocnice zaměstnává více než tisíc lékařů a více než dva tisíce členů zdravotnického personálu. Dokáže pojmout až dva tisíce pacientů. V patnácti budovách je 34 specializovaných klinik a 15 ambulantních oddělení.

Datum operace: 26/04/2013
2. Situace / okolnosti
V lednu 2013 jsem vedla prezentaci určenou pro neurochirurgy o produktech Codubix®. Představila jsem všechny možnosti a výhody, které nabízejí.
Zhruba o dva měsíce později mi zavolali z nemocnice. Měli pacienta, který potřeboval individuální protézu.
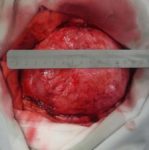
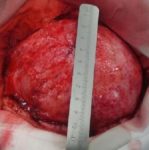
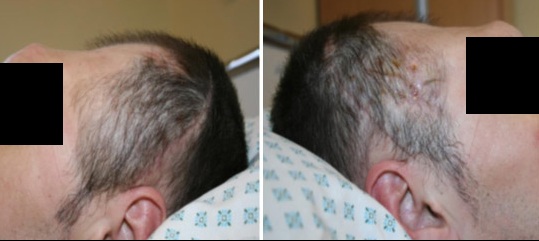
Pacient utrpěl střelné zranění lebky. Ztratil velkou část lebky (fotografie níže). Lékaři téměř měsíc bojovali o jeho život. Po měsíci bylo nutné opravit poškozenou kost. Produkt, který byl k dispozici v nemocnici – Tecres s.p.a Akrylová pryskyřice – nebyl pro tak vážné poškození vhodný. Rozhodla jsem se připravit individuální protézu.
Znovu jsem představila všechny možnosti přípravy individuální protézy.
3. Předoperační činnosti
29. března 2013 byly pod mým vedením pořízeny všechny potřebné počítačové snímky a zaslány do společnosti Tricomed. Tam začala výroba protézy.

Obvyklá protéza Maximální velikost protézy Protéza potřebná pro daného pacienta

3D model
Protože poškození bylo velmi vážné, rozhodl se výrobce vyrobit protézu ze dvou částí.
Dr. P. Kasprzak vysvětluje – největší protéza zaznamenaná v literatuře měla 400 cm2. V našem případě – 280 cm2. Jedná se o druhý největší případ na světě (samozřejmě ze známých případů).
25. dubna 2013 jsem obdržela individuálně připravenou protézu.
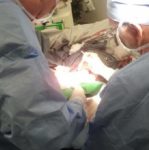
4. Průběh operace
Operace proběhla 26. dubna 2013. Zúčastnila jsem se jí.
Operaci provedli dva lékaři:
1. Pomocný profesor R. Vilcinis – vedoucí kraniocerebrálního oddělení
2. L. Kalasauskas MD – pacientův lékař
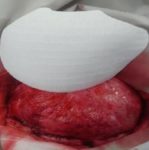
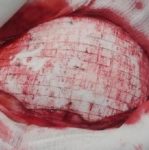
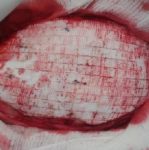
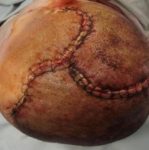
Operace trvala přibližně tři hodiny. Úprava protézy Codubix® CT zabrala zhruba 30 minut. Části protézy byly spojeny pomocí titanových destiček Aesculap. Pomocí stejných titanových destiček Aesculap byla protéza přichycena k lebce.
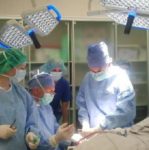
během operace
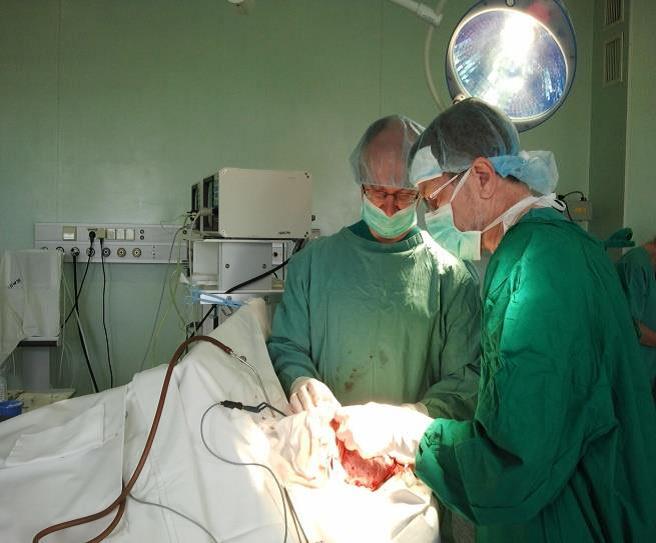
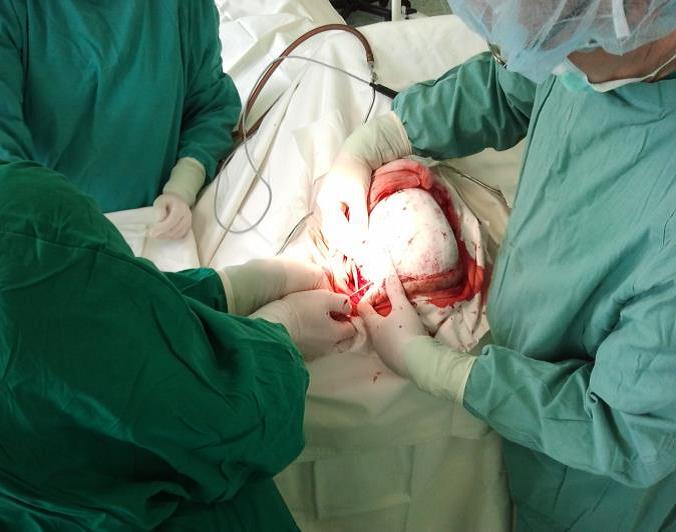
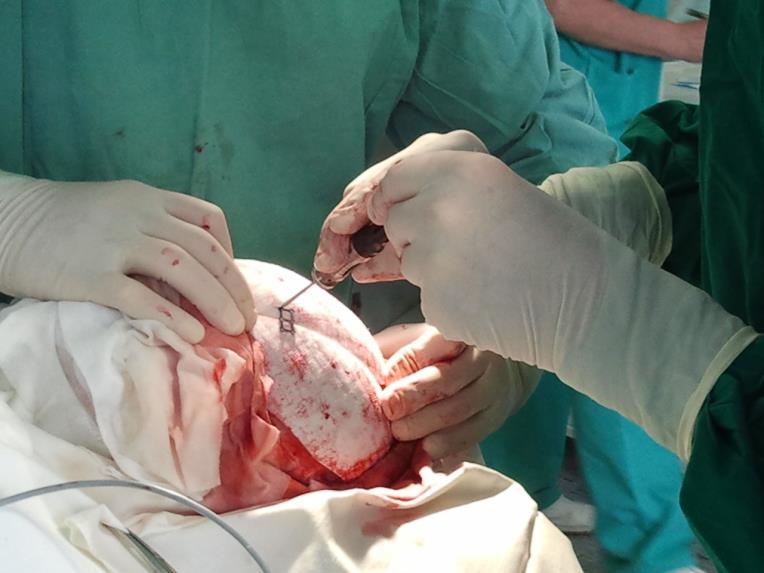
příprava místa pro implantát
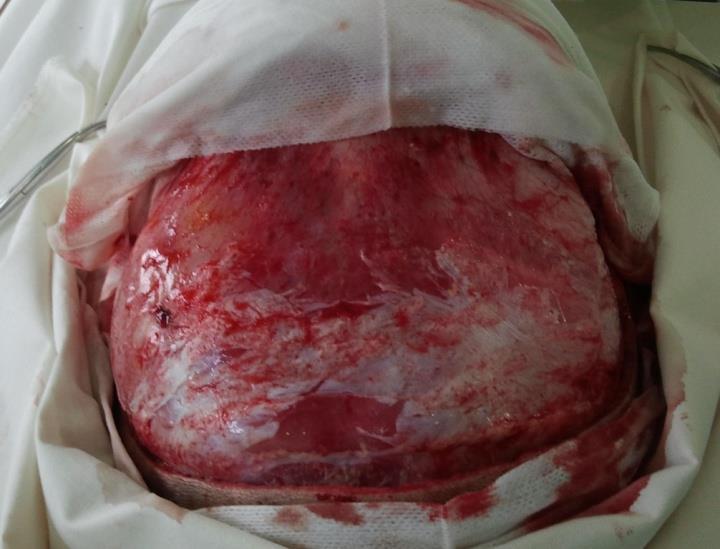
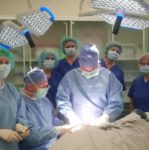
po implantaci

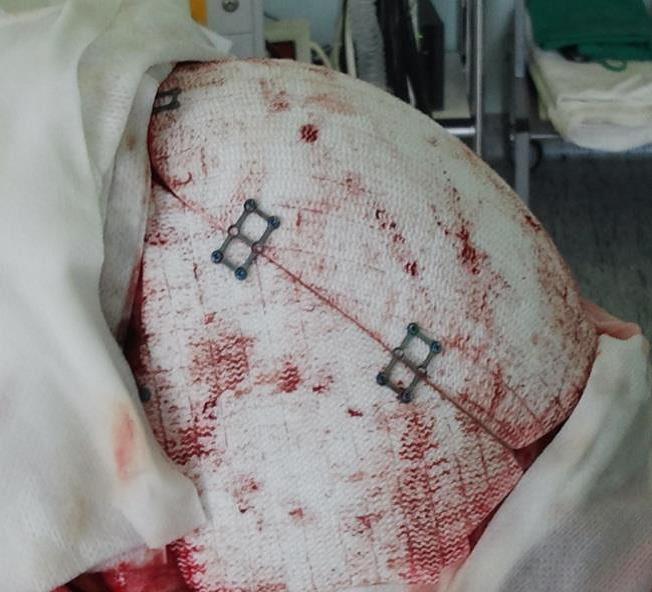
před a po operaci
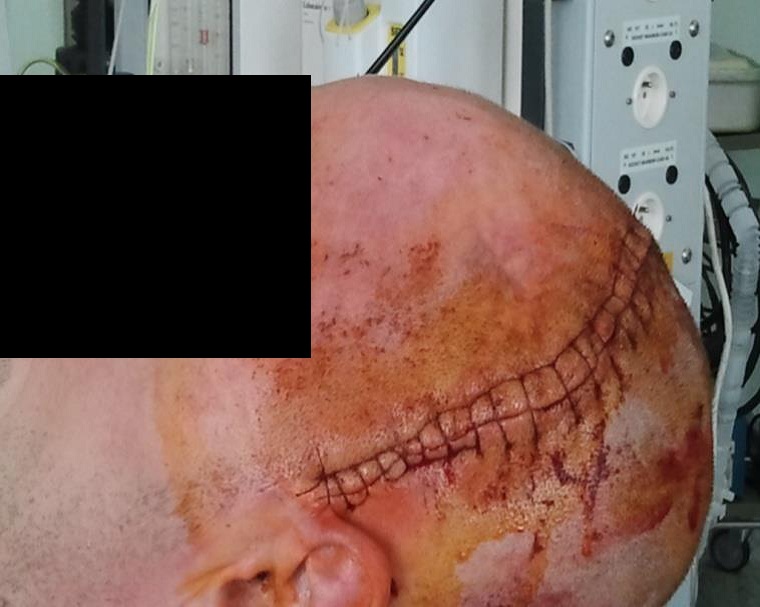
5. Pooperační doba
Den 1
Pacientův stav je stabilní, bez viditelných známek možných komplikací. Pacient je převezen na oddělení všeobecné neurochirurgie.
Den 3
Pacientův stav je stabilní, bez viditelných známek možných komplikací.
Den 4
Pacientův stav je stabilní. Neurologický stav se zlepšil – pacient začal reagovat na okolní prostředí, začal pohybovat nohama a prsty. Občas se usměje.
6. Hodnocení lékaře
Vedoucí oddělení a pacientův lékař byli s výsledky spokojeni. Připravená protéza na ně udělala velmi dobrý dojem – byla velmi kvalitní, přesná, snadno upravitelná. Tak velkou ztrátu lebeční kosti (střelné zranění) bylo možné zaplnit pouze individuálně připravenou protézou.
7. Problémy / poznatky
Nemocnice má vysoké nároky, pokud jde o výrobce a produktové zástupce. Proto jsem se velmi snažila, aby se lékaři rozhodli kladně. Tohoto výsledku jsem dosáhla pouze úzkou spoluprací se zaměstnanci společnosti a jejich operabilitou.
Violeta Senavaitienė
Zástupce Matopat – Litva
22/02/2013
1. Místo – Panevezys (Litva)

14. února 2013 byla implantována Codubix® CT (individuální protéza lebeční kosti) ve státní nemocnici State Hospital v Panevezys.
2. Situace a okolnosti
V lednu 2012 jsem vedla prezentaci určenou pro neurochirurgy o produktech Codubix®. Uvedla jsem všechny možnosti a výhody.
Zhruba o dva měsíce později mi zavolali z nemocnice. Objevila se pacientka, která potřebovala individuální protézu Codubix® CT.
Pacientce byla po mozkové příhodě s velkým otokem mozku odebrána lebeční kost. Byl to jediný způsob, jak jí zachránit život. Po operaci byla pacientka plně při vědomí a aktivní. Ale vyskytl se jeden problém – jak a čím překrýt chybějící část lebky.
Produkt, který byl dostupný v nemocnici, nebyl u takového poškození vhodný. Rozhodla jsem se připravit individuální protézu.
3. Předoperační činnosti
5. 11. 2012 byly pod mým vedením pořízeny všechny potřebné počítačové snímky pro přípravu implantační náhrady a odeslány do společnosti Tricomed. Společnost zahájila proces vytvoření protézy
První snímky protézy
13. 12. 2012 jsem obdržela na míru vyrobenou protézu.
Lékař naplánoval operaci po Vánocích, tj. na přelomu ledna a února.
4. Průběh operace
14. 2. 2013 proběhla operace, zúčastnila jsem se jí.
Operaci provedli dva lékaři:
1. G. Miliūnas – vedoucí neurochirurgického oddělení
2. V. Janušonis – pacientčin lékař
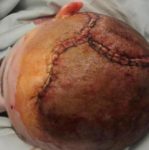
Operace trvala 3,5 hodiny. Implantace protézy Codubix® CT samotné trvala zhruba 30 minut.
během operace
5. Pooperační doba
Den 1
Pacientčin stav je stabilní, bez viditelných známek možných komplikací.
Byl pořízen počítačový snímek – implantát je na místě, bez viditelného krvácení.
Den 3
Pacientčin stav je stabilní. Pacientka je převezena na oddělení všeobecné neurochirurgie.
Den 8
Pacientka se cítí dobře. Podle pacientky ji nebolí hlava (bez implantátu měla často silné bolesti hlavy), dobře se jí spí (bez implantátu mohla spát jen na jedné straně a na speciálním polštáři) s hlavou v jakékoli poloze.
6. Hodnocení lékaře
Vedoucí oddělení a hlavní lékař jsou s výsledky velmi spokojeni. Individuálně připravená protéza na ně udělala velký dojem – jako kvalitní, přesný a dobře upravitelný produkt. Tak velký lebeční defekt 10 x 14 cm bylo možné vyplnit pouze pomocí Codubix® CT. Použití jiných produktů by neumožnilo excizi vhodné síly a zakřivení implantátu, což by mohlo způsobit hodně komplikací.