Péče o nemocného s venózní ulcerací
Maria T. Szewczyková, Ph. D.
Ústav chirurgického instrumentování Collegium Medicum Ludwika Rydgiera v Bydgoszczy University Mikuláše Kopernika v Toruni
„Při léčbě vředů, zejména v jejich pokročilém stádiu, je nutná komplexní a interdisciplinární péče o nemocného. Venózní vředy totiž patří k chronickým ranám, u nichž je proces hojení obtížný a dlouhotrvající a vyžaduje vynaložení mnoha prostředků. (…)”
Chronická žilní insuficience a venózní ulcerace
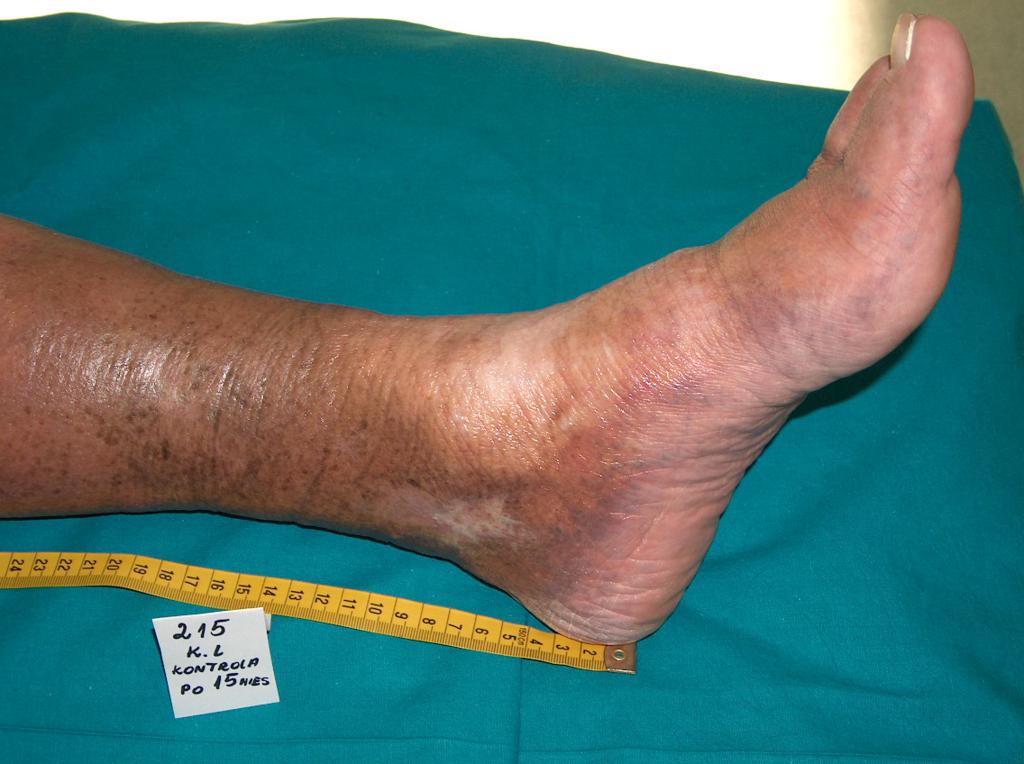
U cca 80% případů je příčinou vzniku bércových vředů chronická žilní insuficience. Venózní vředy představují její nejtěžší komplikaci objevující se v závěrečném stádiu. Při léčbě vředů, zejména v jejich pokročilém stádiu, je nutná komplexní a interdisciplinární péče o nemocného. Venózní vředy totiž patří k chronickým ranám, u nichž je proces hojení obtížný a dlouhotrvající a vyžaduje vynaložení mnoha prostředků. Rozsáhlé a léta trvající rány často vedou k omezení pohyblivosti v zánártním kloubu, deformaci chodidla a trvalé invaliditě (Fot. 1, 2, 3, 4).
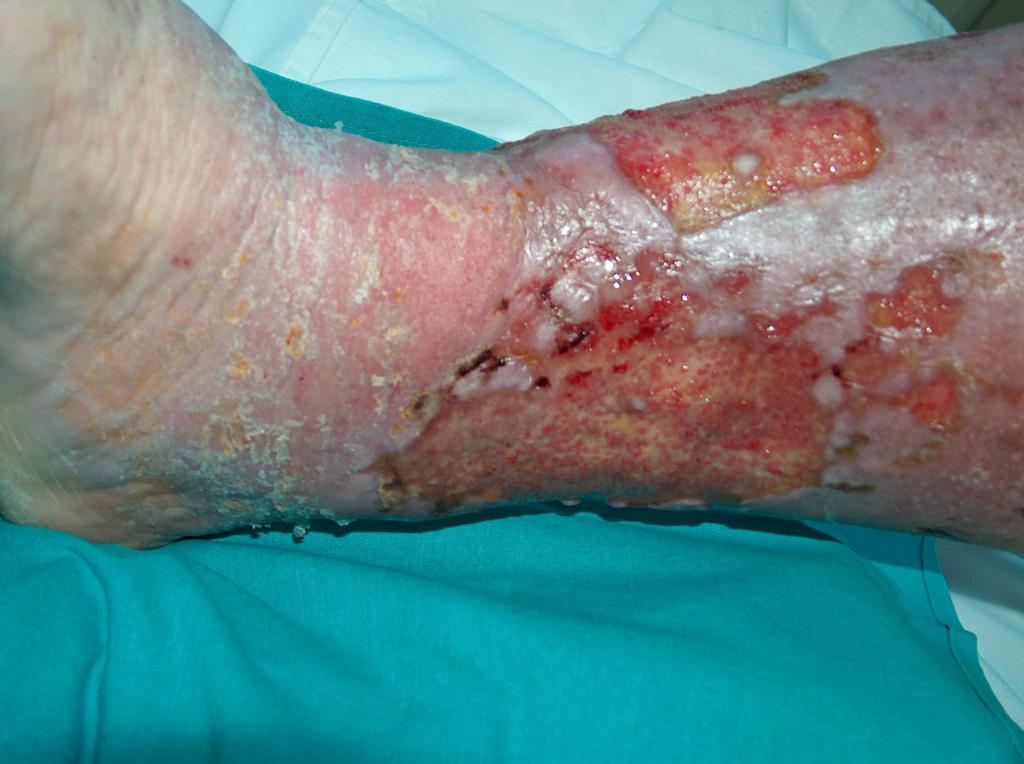
(vlastní archiv autorky)
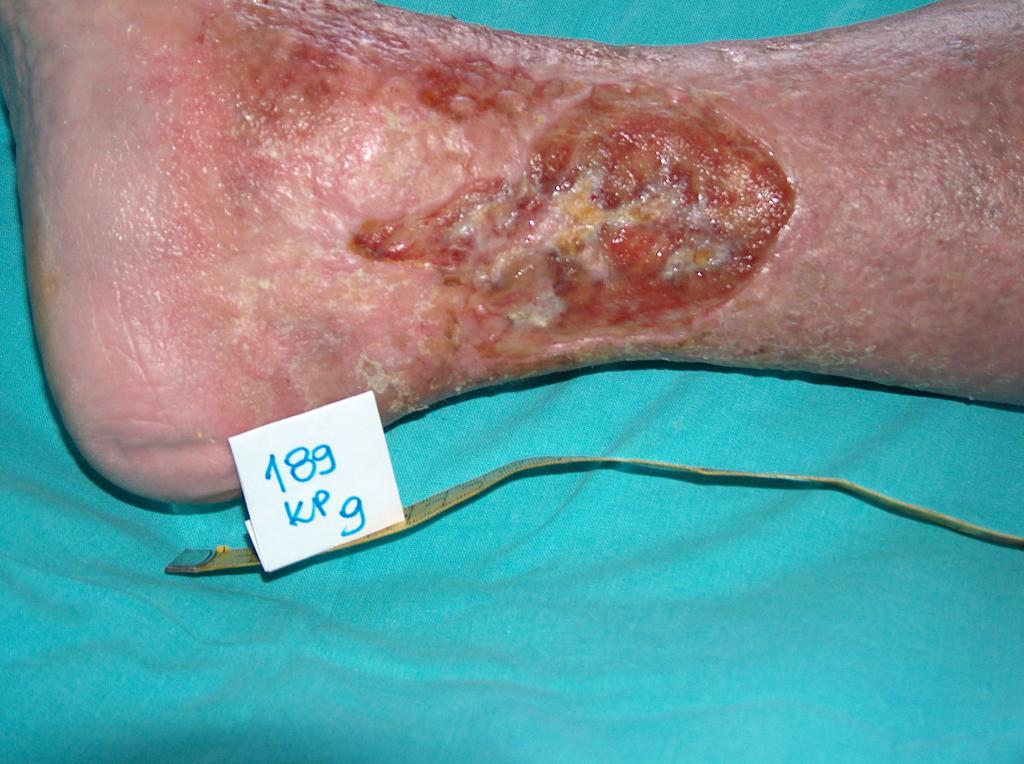
(vlastní archiv autorky)
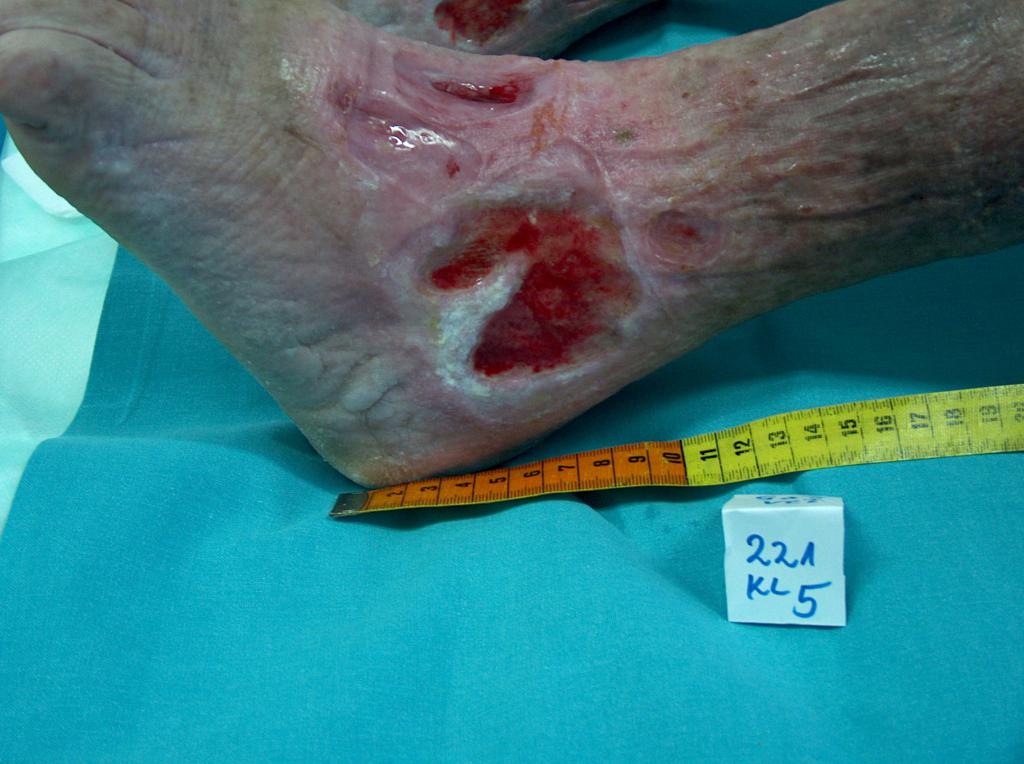
(vlastní archiv autorky)
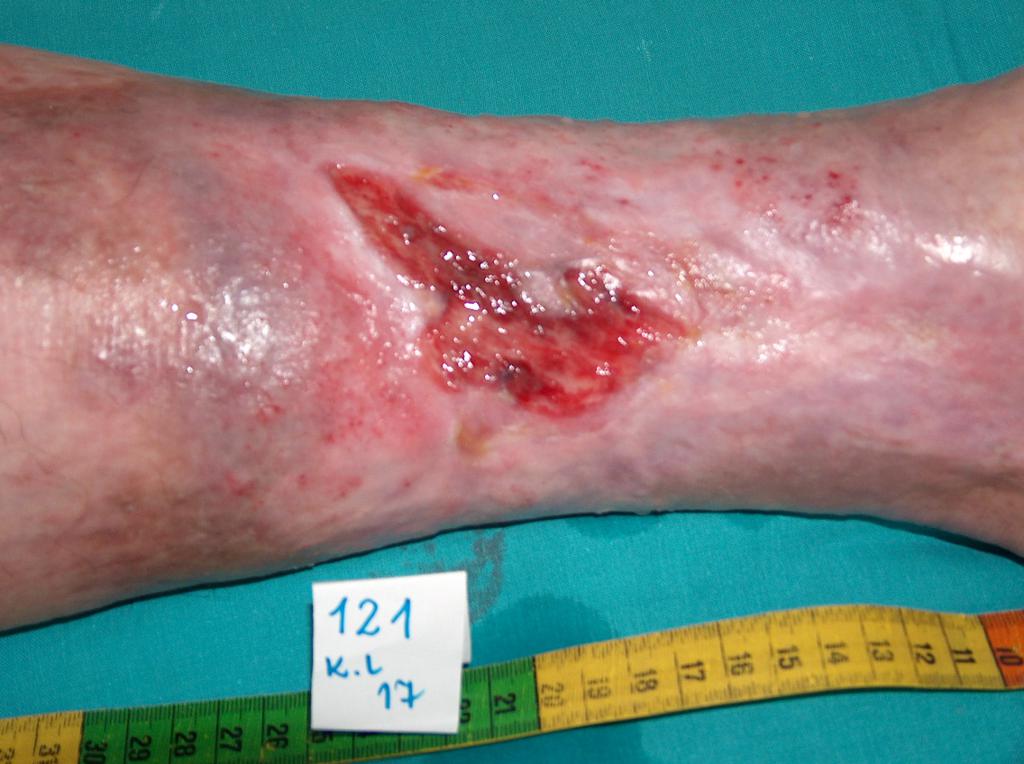
(vlastní archiv autorky)
První fázi léčby představuje diagnóza a provedení ultrazvukového vyšetření cév a následně příčinná a lokální léčba. Etiopatogeneze, v níž hraje zásadní roli vysoký žilní tlak, vyžaduje v první řadě odstranění nebo omezení faktorů, které jsou příčinou onemocnění. Příčinou ulcerace jsou totiž poruchy krevního oběhu, které vedou k žilní hypertenzi v oblasti dolních končetin. Souvisejí s patologickými anatomickými a fyziologickými změnami probíhajícími v několika po sobě následujících fázích. Na počátku je přetížení, následně váčkovité nebo vřetenovité rozšíření cév v podobě křečových žil. Změny, které tyto jevy provázejí, zahrnují zmenšení elasticity a propustnosti cévních stěn, nedomykavost chlopní a reflux žilní krve a (nebo) ucpání hlubokého žilního systému (například v důsledku hluboké žilní trombózy). Přetrvávající vysoký hydrostatický tlak způsobuje časem zvýšení propustnosti cévních stěn a průsaky – nejprve výpotku a následně také morfotických součástek. V podkolenní oblasti (nejčastěji na vnitřním povrchu bérce) dochází k trofickým změnám, nejprve pouze v podobě nadměrné pigmentace a barevných změn, později také zánětu, fibrózy a ztenčení kožní tkáně. Na pozadí těchto změn se mohou rozvinout vředy. Bezprostřední příčinou vzniku rány však mohou být nejen pokračující změny ve výživě pokožky, ale i samočinné prasknutí křečové žíly nebo dokonce menší mechanické poranění.
Tzv. zlatý standard konzervativní léčby venózní ulcerace představuje kompresivní terapie. V dalším pořadí se aplikuje lokální léčba rány, pro tento účel se využívají aktivní vlhké a/nebo biologicky aktivní obvazy.
Kompresivní léčba
Při konzervativní léčbě hraje zásadní úlohu kompresivní terapie využívající tlaku o individuálně stanovené intenzitě pomocí tlakových obvazů. Může se jednat o výrobky s vhodně zvoleným stupněm komprese, jako jsou obinadla (pásky), nebo o hotové oblečení v podobě podkolenek, krátkých a dlouhých punčoch nebo punčochových kalhot. Kompresivní léčba s použitím obinadel závisí mezi jinými na materiálu, z nějž jsou zhotovena, a na způsobu bandáže končetiny. Použití komprese do značné míry snižuje vysoký žilní tlak v povrchových cévách, zlepšuje účinnost svalové pumpy, zmenšuje žilní městnání a obnovuje správné hydrostatické podmínky umožňující odtok krve z cév. Kompresivní terapie bude účinná v případě, pokud bude síla tlaku vhodně zvolená v závislosti na pokročilosti chronické žilní insuficience, tzn. bude dána stupněm nedostatečnosti činnosti povrchového žilního systému, perforátorů a hlubokého žilního systému. Pro stanovení vhodného tlaku se používá přístroj Kikuhime. Pomocí tohoto přístroje zajistíme požadovaný tlak. (Fot. 5)
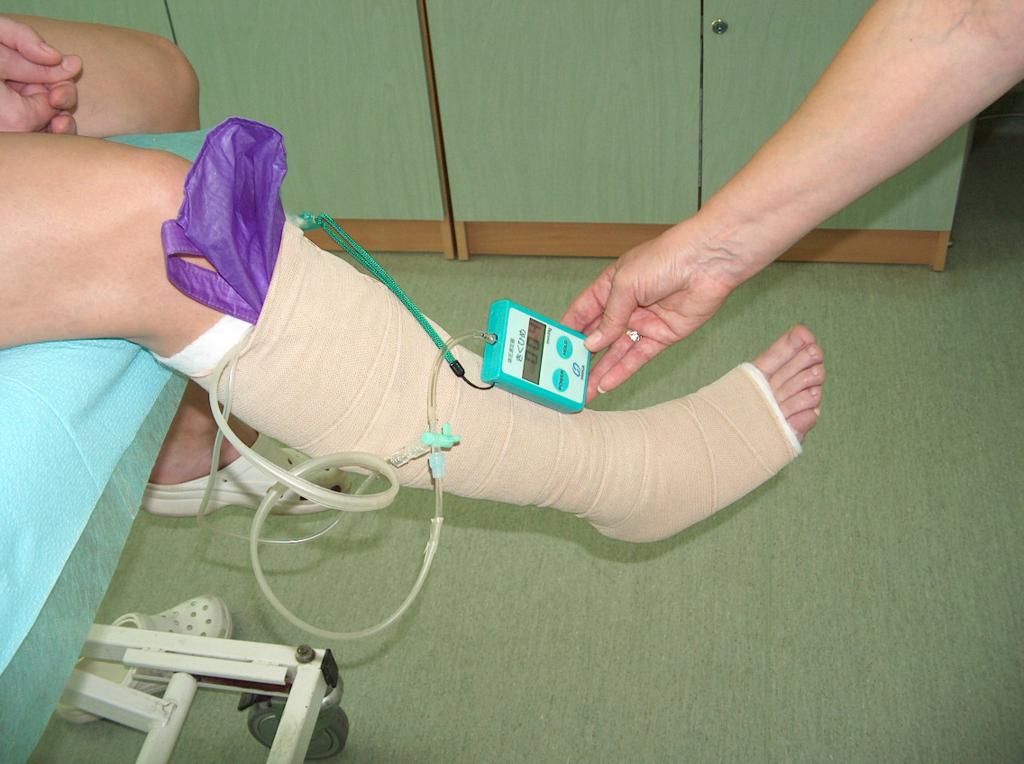
(vlastní archiv autorky)
K podobným výsledkům může vést masáž – jak sekvenční pneumatická masáž (Fot. 6), tak ruční masáž redukující otoky a zlepšující návrat žilní krve směrem k srdci.
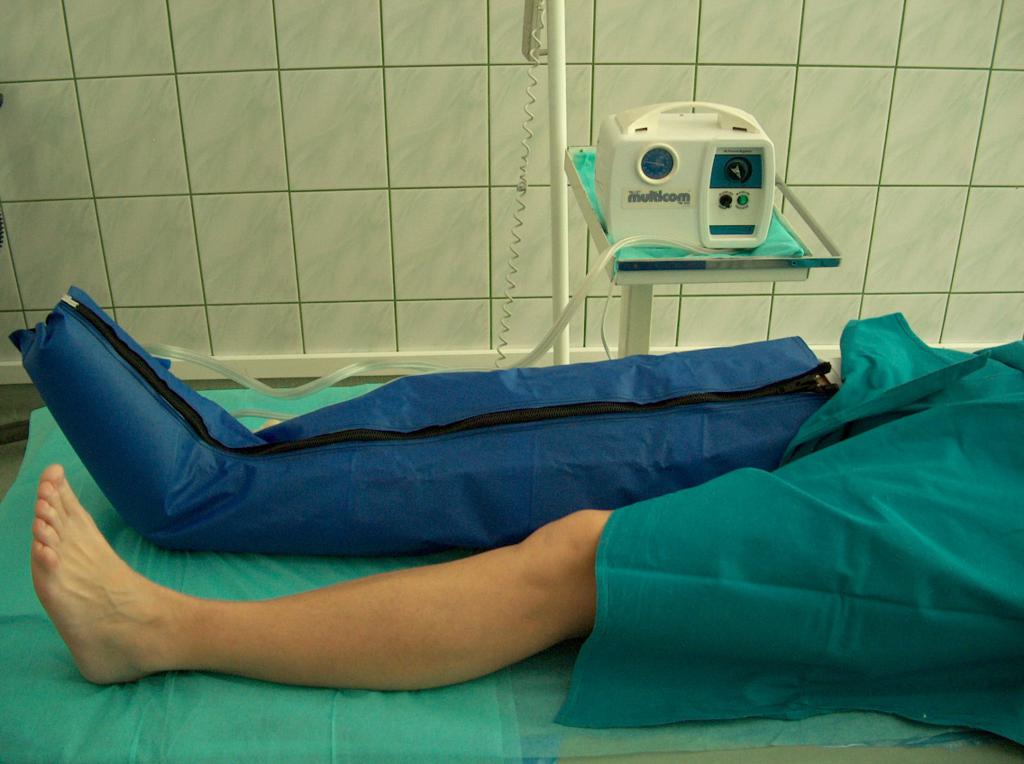
(vlastní archiv autorky)
Před nasazením kompresivní terapie je třeba bezvýhradně vyšetřit stav obvodového oběhového systému. Použití kompresivní terapie u nemocného s poruchou arteriálního průtoku může vést ke zvýšení ischemie, nekróze pokožky a dokonce k amputaci končetiny. Proto je před použitím kompresivní terapie nutno provést Dopplerovo vyšetření a stanovit index kotník/paže (Fot. 7 ).
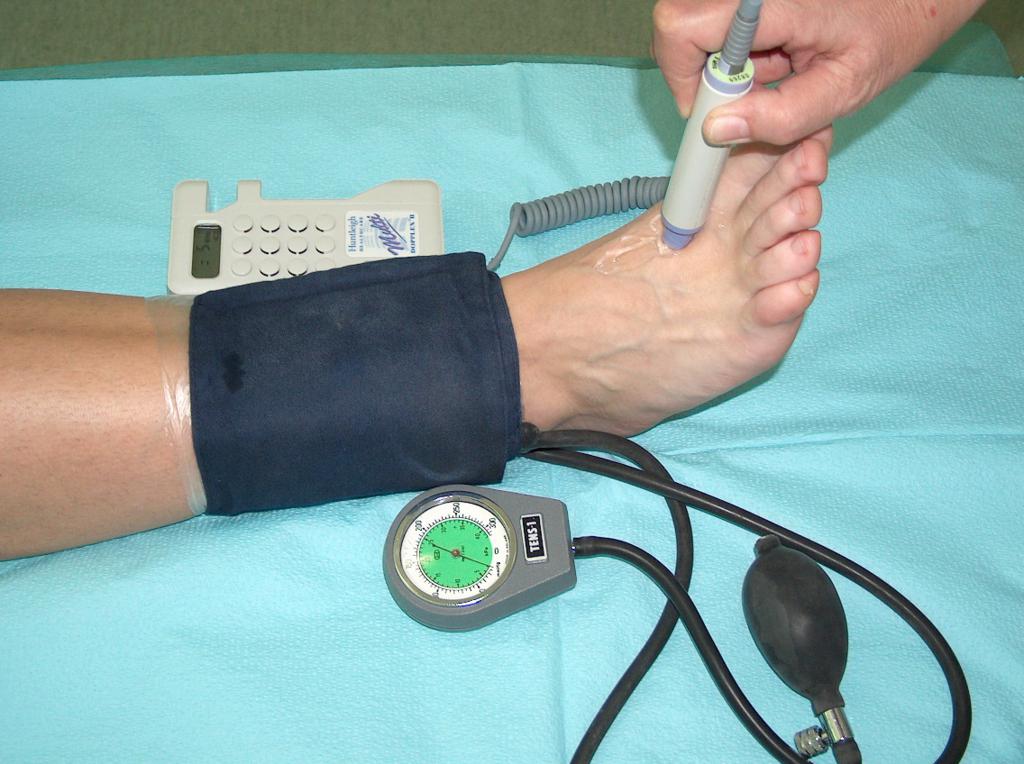
(vlastní archiv autorky)
Lokální ošetření
Lokální ošetření souběžné s kompresivní terapie zahrnuje mezi jinými: odstraňování nekrózy a čištění rány, vlhké hojení rány, péči o pokožku v okolí rány.
Nečistoty a povrchová nekróza dosahující až úrovně škáry mohou být odstraněny jak konzervativní léčbou, např.: mechanicky, enzymaticky, autolyticky, tak chirurgicky. Nekrotické tkáně, jejichž hloubka sahá do podkoží, však vyžadují chirurgický zákrok spočívající v odstranění chorobně změněných tkání pomocí skalpelu a nůžek. Lze také použít systém čištění VAC. Rozhodnutí o způsobu odstranění nekrózy je dáno její lokalizací, umístěním a hloubkou vředu, množstvím sekretu v ráně a celkovým stavem nemocného. Velký význam při volbě metody čištění má druh a rozsah struktur postižených nekrózou. Mechanické čištěn rány přináší podobně jako chirurgická úprava okrajů rány okamžitý výsledek v podobě odstranění nekrotizovaných částí tkáně. Autolytické čištění je přirozený proces, probíhající ve správně se hojící ráně automaticky. Je výsledkem aktivity proteolytických enzymů a fagocytů, která může být jak iniciována, tak podporována udržováním vlhkého prostředí na dně rány. Při malé intenzitě těchto procesů ve fázi čištění může být nutné zavést do rány hotové proteolytické enzymy a použít enzymatické čištění. Očištění rány a odstranění nekrózy zmenšuje riziko infekce a rozvoje lokální otravy. Cílem této léčby je připravit ránu na další proliferační procesy a následně tyto procesy stimulovat a udržovat optimální podmínky příznivé pro hojení. Nesmíme zapomínat, že venózní vředy jsou do značné míry vystaveny riziku infekce. Mohou ji způsobit různé druhy mikroorganismů (viry, bakterie a plísně), ale nejčastějším etiologickým faktorem jsou bakterie, včetně stafylokoků, streptokoků, Pseudomonas a Escherichia coli. Při pomnožení v ráně vylučují bakterie do jejího ložiska vlastní metabolity a toxiny, které ničí migrující fibroblasty a nově tvořené cévky a zpomalují postup procesů hojení. Nekontrolovaná infekce se může šířit do hloubi rány, přenést se na sousední tkáně a dokonce vést k rozvoji sepse.
Riziko infekce a jeího rozvoje je navíc sníženo proplachováním dna rány roztokem antiseptického přípravku. Jeho koncentrace by měla nejen zajistit baktericidní nebo bakteriostatický účinek, ale zároveň by měla být bezpečná pro zdraví tkání, nepůsobit cytotoxicky a nezpomalovat hojení. Pouze prostředek splňující výše uvedená kriteria může být bezpečně používán přímo na povrchu rány (např. Octenisept obsahující směs oktenidin dihydrochloridu a fenoxyethanolu v koncentraci bezpečné pro pokožku a sliznice). V opodstatněných případech se používá systémová léčba antibiotiky, jejich lokální použití není vhodné. Pro podporu přirozených procesů čištění a regenerace je třeba ošetřit čistou ránu aktivním krytím splňujícím požadavky na vlhké hojení ran.
Vlhké hojení rány
Vlastnosti „ideálního” obvazu, zpracované na základě výzkumu Wintera (1962) a jeho nástupců splňuje tzv. krytí nové generace. Udržuje v ložisku rány odpovídající vlhkost, která zamezuje tvorbě strupu a vysychání povrchu vředu. Vlhká rána se hojí dvojnásobně rychleji a organizovaněji, jelikož vlhké prostředí stimuluje jak proliferaci, tak migraci nově vznikajících buněk, čímž je zajištěna jejich optimální diferenciace a neovaskularizace.
Vlastnosti obvazu podporujícího přirozené procesy hojení stanovil v roce 1991 Tuner a jeho spolupracovníci:
- udržuje vlhké prostředí v ložisku rány,
- má vysokou absorpční schopnost, reguluje nadměrnou sekreci,
- nepřilne k povrchu rány, umožňuje tedy bezbolestné a atraumatické převazy,
- chrání ránu před vniknutím choroboplodných mikroorganismů a znečištění zvenčí,
- je netoxický a nealergenní,
- udržuje správnou teplotu rány blížící se teplotě těla,
- podporuje proces léčby v každé fázi hojení rány.
Obvazy nové generace, splňující uvedená kritéria, se vyrábějí v několika skupinách, které se navzájem liší konstrukcí a použitím. Jsou určeny pro různé druhy ran v závislosti na jejich etiologii, fázi procesu hojení, hloubce poškození tkání, charakteru sekrece a přítomnosti infekce.
Obvazy mají různou schopnost zadržovat exsudát, jehož vylučování se mění v jednotlivých fázích hojení rány. Kromě vnější ochrany a regulace hladiny vlhkosti musí v každé fázi hojení venózní ulcerace obvaz splňovat ještě další důležité úkoly.
Péče o pokožku
Léčebný postup při chronické žilní insuficienci u stavů spojených s oslabením ochranné funkce pokožky vyžaduje obzvláště starostlivou péči a kombinaci činností spočívajících v kondicionování a regeneraci přirozené ochranné bariéry pokožky. Jedním z důležitých úkonů v rámci péče o integritu pokožky je udržování čistoty těla včetně končetin. Mycí prostředky používané při hygieně by měly být vhodně zvoleny a správně používány, což má u této skupiny nemocných zvláštní význam. Úkolem detergentů je odstranit nečistoty nacházející se na povrchu těla a redukovat počet mikroorganismů, které jej obývají, pokud možno bez porušení ochranné bariéry pokožky. Jelikož lipidový plášť „váže” nečistoty a samotná voda je odstranit nedokáže, je nutné, aby mycí prostředek obsahoval povrchově aktivní látky, tzv. surfaktanty. Doporučují se jemné prostředky s pH okolo 5,5 nebo tekuté přípravky s přídavkem látek upravujících kyselost produktu (např. kyselina fosforečná, citrónová, hydroxid sodný, trietanolamin) a obohacených o fyziologické lipidy, ceramidy a hydratační faktory, které umožní alespoň částečně kompenzovat ztrátu lipidů způsobenou účinky detergentu.
(vlastní archiv autorky)
Po důkladném umytí pokožky se doporučuje aplikovat přípravky podporující regeneraci a zvyšující hladinu hydratace pokožky. Pro tyto účely jsou vhodné biologicky neutrální látky podporující léčbu a péčující o pokožku, tzv. emolienty. Díky hydratačním vlastnostem zvyšují obsah vody v rohové vrstvě a zlepšují biofyzikální vlastnosti pokožky (Fot. 8). Emolienty jsou dostupné v podobě krémů, mlék, mastí a emulzí, které se liší konzistencí, avšak slouží stejnému účelu – hydrataci a/nebo promaštění vysušené pokožky. Krémy a masti se obvykle nanášejí v silnější vrstvě. Přípravky s lehčí konzistencí, například mléka, umožňují aplikaci tenké vrstvy. Jelikož se používají na citlivou pokožku, neměly by obsahovat alkoholy, kovy, parfemační látky a mastek. Ve zvláštních případech mohou obsahovat výhradně hydrofilní složky vyráběné na bázi vody. Po nanesení na pokožku se rychle vstřebávají a po umytí nezanechávají zbytečná rezidua.
Literatura:
- Benbow M, Burg G, Comacho Martinez F, et al. Guidelines for the outpatient treatment of chronic wound and burn. Blackwell Science, Berlin-Vienna 1999, 12-21.
- Szewczyk MT, Jawień A.: Chosen aspects of conservative treatment of venous ulcers. Part I: Compression therapy. Progress Dermatol. Alergol. 2005, XXII, 3: 133-140.
- Blair S, Wright D, Blachkouse C, et al. Sustained compression and healing of chronic venous Ulcers. Br Med J 1998, 298: 1159-1161.
- Ciecierski M, Jawień A. Clinical picture of chronic venous insufficiency. Medical guide 2004, 8 (68): 36-48.
- Hess CT. When to use hydrocolloid dressing. Nursing 1999; 29.11: 20-23.
- Szewczyk MT, Jawień A, Piotrowicz R. Treatment of venous ulcers. Medical guide 2004, 8 (68): 66-71.
- Szewczyk MT, Jawień A, Piotrowicz R. The use of compression therapy in venous diseases. Medical guide 2004, 8 (68): 58-64.
- Jawień A. Szewczyk MT. (red) Venous leg ulcers. Ed. Your Health. 2005.
- Jawień A. Szewczyk MT. (red) Clinical and nursing aspects of care for patients with venous ulcers. Termedia 2008.
- Szewczyk MT., Mościcka P., Cwajda J. et al Evaluation of the effectiveness of new polyurethane foam dressing in the treatment of heavily exudative venous Ulcers. Acta Angiol. 2007 T.13, 2: 85-93.
- Placek W. Role of substrates and emollients in the prevention and restoration of the epidermal barrier. Aesthetic Dermatology 1999, 4: 174-178.
- Korinko A. Yurick A. Maintaining skin integrity Am J Nurs 1997 (2): 40-44.
- Wojnowska D., Chodorowska G., Juszkiewicz-Borowiec M. Dry skin – pathogenesis, clinic and treatment. Advances in Dermatology and Allergology, 2003, XX, 2: 98-105.
- Szewczyk MT, Jawień A. Recommendations of specialised nursing care of patients with venous leg ulcers. Surgical and Vascular Nursing 2007, 3 (1): 95-129.



